※間欠性跛行、足底の感覚異常などは上記サイトから学ぶこと。
整形外科的理解
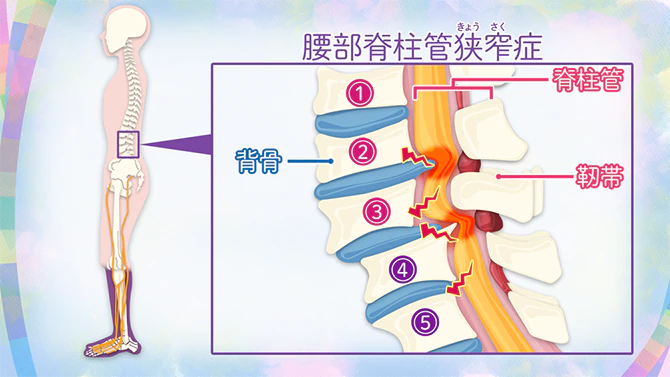
なぜ脊柱管狭窄症が起きるのか?
もっとも重要な原因は、加齢による骨や靭帯の変性が起こり脊柱管が狭くなり神経を圧迫すること。
ヘルニア、すべり症、側弯症などの変形する病気も原因の一つ。
また、事故や激しいスポーツなどによる衝撃が原因となって発症する場合もあります。
一般的な脊柱管狭窄症の治療は?
整形外科
鎮痛薬や抗炎症薬、血管拡張剤などの内服薬、湿布、神経根ブロック注射、運動療法
改善がみられない場合や排尿・排便障害の出現で日常生活に支障が大きい場合は、手術。
他の治療院
温熱療法・筋肉や関節を柔らかくする電気治療・マッサージ・ストレッチ・腰痛体操・骨盤の調整
しびれに対して鍼などを行う。EMSなどでのインナーマッスルトレーニング
検査・鑑別
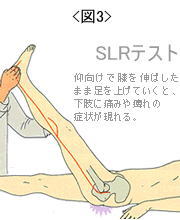
・SLR(下肢伸展挙上)テストは引き抜き損傷のリスクがあるため、基本的にはNG。やる場合には圧を加えながら行うこと。
・FNS(大腿神経伸展)テストも同上。痛みの誘発テストは基本的に避ける。
・画像診断はレントゲンでは確定できない。MRIで確定される。血液検査は炎症反応値を見たりするので、リウマチや内科的問題があるかを省くために行われる。
構想医学的な理解
脊柱管狭窄症の根本的な原因と診立ては?
脊柱管狭窄症というベリーハードな症例の原因は様々です。診断の有無に関わらず狭窄症が起きる腰椎を取り巻く環境は以下の2点にあります。
❶長年のAS(およびEX)による腰椎前弯の消失および低下
❷腰椎の構造損壊(椎間板ヘルニア、分離すべり症など)が起きている中で、①要素が強くなる難治性。
腰椎前弯の消失および低下が起きると、椎間板の前後比重に圧力差が生まれてしまい、後方のアーム長(レバーアーム・モーメントアーム)が長くなって膨張系の問題が強くなる。
これにより①脊柱管内における脳脊髄液還流の低下、②椎間関節の潤滑不全恒常化が起きる。
原因を突き詰めると「歩行不足」「不良姿勢」「下半身の筋力低下」の3つに集約される。
(1)歩行不足
歩行不足は骨盤のジャイロ機構の低下を中心とした、仙腸関節や股関節における長期間におよぶ潤滑不全が起きている。骨、軟骨組織の変形や軟部組織の変性も起きているため、不良姿勢からの自然回復力が著しく低下している。
営業職や家庭内での歩数は極論、足踏みと変わらない。
生理歩行のように前へ前へと、推進する力を平地で行うことでようやく本来のジャイロ機構が起動する。
そもそも連続歩行は自然回復力を働かせる行為の一つであり、前脛骨筋・大腿四頭筋・腸腰筋・腹直筋を機能させていくことで、抗重力筋の機構を回復させるのが歩行。
(2)座位姿勢
寛骨後方回転していくポジション(姿位)は、腰椎後弯変形の代表。
「AS=前上方」なので、寛骨が前方回転しているように感じる人もいるかと思いますが、それは『回転応力の残存』という現象。
歩行時において、骨盤は前方回転で”生理的にゆるみ”ます。そして、座位では坐骨からの圧力が発生し、股関節からの反力および軸受け圧が無くなり、上半身の重みが仙骨を通して落下してきます。つまり座位=骨盤のゆるみが構造上起きるわけです。
座位姿勢はそのほとんどで後方へ丸くなる安息姿勢となりますが、腰椎前弯を始めとした上半身が後方へ傾くと、構造上のバラストポンプはどう作用するか?
骨盤後傾でありながら、骨盤前方回転の応力が生じ、同時にゆるむ(開放性)の広がる力が起きてEXの要素が高まります。
よって、脊柱管狭窄症の最大課題は「歩行不足」「座位の不良姿勢」です。
(3)立位姿勢
腰椎後弯(腰を丸める)にすると狭窄症の症状が改善されるように、骨盤後傾方向への姿勢は疼痛回避姿勢となる。
これは一見すると良く感じるが、腰椎前弯ポジションのキープが出来ない状態になっていることが問題。腰椎前弯姿位が取れない時点で、脊柱管内の構造的狭窄が起きていると予想できる。
立位において、まず下肢(特に股関節)の油圧機構を回復させることが重要。
これを初期だけでなく、回復期が進む状況でも実施。
特にWB体操のように、股関節からWBに向かう体重軸受け機構の回復が必須となる。
(4)「下半身の筋力低下」
前脛骨筋、大腿四頭筋を始めとした、抗重力筋の機能低下は問題の一つ。
体の重心点が骨盤より上方へ変位していることは腰椎後弯に関わる問題。
分かりやすい例が、しゃがむ際に足・膝・股関節を屈曲しなくなる場面です。いわゆる中腰姿勢。
単純なスクワットはアウターマッスルで誤魔化せますが、WB体操のように骨軸で行うスクワットでは連続10回も出来ません。
筋力は静力学流体潤滑(外部流体潤滑)において重要な流体潤滑機構です。
内部流体どころか、外部流体機構も使えなければ、骨軸で体重を受けられずに逃げ場を探し、腰は後弯変形へと進みます。
めっちゃ弱くなった下半身を数年、数十年と長い年月を使い倒しているわけですから、脊柱管狭窄症が起きる方の症状を数ヶ月で治すことの難易度は術者の技量はもちろんですが、患者さん自身の内部構造の変形やその経緯にも大きく左右されるのが分かるかと思います。
脊柱管狭窄症に対する施術方法は?
症状(痛み、痺れ)がどちら由来なのか、スクリーニングで現在の状態でAS、PI-tかを見極める。長期に渡って非生理~病理期を歩んできた体のため、1つ1つのスクリーニング結果に対して”それが全て”と思わないこと。
スクリーニングPCTで陽性が出て『PI-tを確定』しても、すぐ整復処置をしないこと。
狭窄症の起きる年齢層で体の強さ、実施できる環境、状況を良く踏まえて整復処置を行うこと。
「狭窄症は腰痛の王様」なんて冗談で言いますが、仙腸関節を中心とした多くの関節部で癒着・拘縮が起きている方が多いので、スクリーニング結果で全てを判断せずに患者さんの全体像を捉えて導くこと。
手術を検討される方もいる。
馬尾神経症状が強い場合(脱力感、冷感、会陰部のしびれ感や灼熱感、排尿障害など)、医科との併用をしながら薬の処方も合わせて進めるのが良い。急な断薬、減薬で改善するほど簡単な症例ではない。
経年変化が著しく、動かせる範囲も狭いため運動療法の指導には十分配慮と注意をする。
手技療法
面圧(初回)→整復(2回目以降)、Hip系
WBローラー
リダクター(リダフルより上下反復操作が良い)
WMミルキング、Hip系
テーピング
メッシュ
大切なのはどの部位に整復処置を行っても変化が出ること。狭窄症においてもビフォーアフターはしっかり出せるわけで、この精度を研ぎ澄ますことに注力する。
なお、整復処置を実施する上で評価機軸になるのは
❶スクリーニング結果が確定であること
❷面圧処置で痛みが出るといった不安定な状況でないこと
❸体操、アイシング、環境整備を励行していること
❹整復による痛みが憎悪するリスクを伝えている
リダクター処置は、馬尾神経症状の出ている方は脳脊髄液の環流を促す意味でも必要になる。
リハビリ・治療計画
治療計画
WB・股関節・脊柱を中心で処置を行っていくとしびれは腰の重だるさに変化していき、下肢全体か部分的に範囲が狭くなり、消失していく傾向にある。
また、間欠性跛行は、歩行量が増えていくと改善しやすい傾向にある。
重症度が上がるほど、手技療法だけで治すことは非常に困難。必ず運動療法、歩行指導、生活指導がいる。これは経年変化が永く、深く体に刻まれている狭窄症の病態本質です。
運動療法
運動療法はヒザ押し→ハイハイ→足上げ→WB体操、BB体操など。
壁つき足踏み
フラフープ使用(股関節、WB、腰椎の連動性を作るため)
歩行指導
重症度によって大きく異なる。
❶重症例の場合
間欠性跛行が強いため両杖歩行や腰椎を無理に立てずに行う。「歩いた」を積み重ねて歩行習慣を日常生活に組み入れる。無理をしない、応援承認する、5分ぐらいで良い。
❷中程度の場合
上体を起こすことも念頭に置くが、足関節の動きをしっかり作っていくこと。足底感覚異常が強い症例のため、転倒予防のために足部の動きを取り戻すのが早い方が良い。
❸軽症度の場合
腰椎の前弯やWBの意識をもって歩行する。両杖で15分以上を歩くことを目標とする。
その他
鑑別するべきその他の症例は?
圧迫骨折
悪性新生物(癌)
下肢動脈の血行障害